Refluxerkrankung
Die gastroösophageale Refluxerkrankung oder GERD kann mittlerweile als Volkskrankheit angesehen werden, bis zu 10% der deutschen Bevölkerung leiden unter chronischem Sodbrennen, dem Hauptsymptom dieser Erkrankung. Neben der Reduzierung der Lebensqualität erhöht der chronische Reflux von Magensäure und Gallensalze wesentlich das Risiko, ein Adeno-Karzinom des distalen Ösophagus zu entwickeln. 1
Dabei ist nicht jeder Reflux als pathologisch anzusehen. Rückfluss von Mageninhalt in die Speiseröhre ist in gewissen Ausmaßen physiologisch und tritt bei jedem Menschen z.B. nach der Nahrungsaufnahme auf. Die Definition der Refluxerkrankung ist daher die Veränderung der Ösophagusschleimhaut durch unphysiologisch langen Reflux von Magensäure oder Gallenflüssigkeit.

Pathogenese
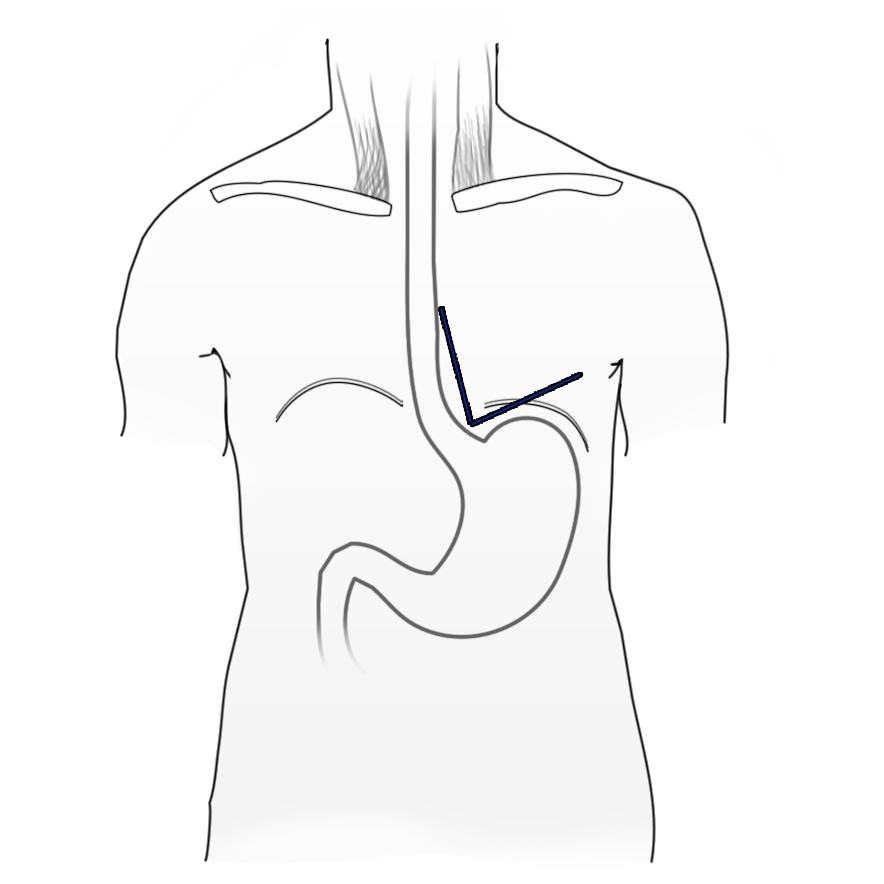
Die häufigste primäre Ursache ist eine Inkompetenz des unteren Ösophagussphinkters, wobei dieser nicht durch einen Sphinkter im klassischen Sinn gebildet wird, sondern durch schräge und semizirkuläre Muskelfasern im Bereich des gastroösophagealen Übergangs. Ein weiterer wichtiger Faktor, der den Reflux von Mageninhalt verhindert, ist der sog. His’sche Winkel. Dieser wird gebildet durch den distalen Ösophagus und den Magenfundus.
Normalerweise ist dieser Winkel spitz. Durch anatomische Veränderungen kann dieser Winkel abflachen und stumpf werden, was wiederum das Auftreten von Reflux begünstigt.
Eine Hiatushernie, also eine Aufweitung des Hiatus ösophageus und das Nachrutschen des Magens in den Thorax liegt oft zusammen mit einer Refluxerkrankung vor. In wie weit axiale Hiatushernien ursächlich sind für die Entstehung von Reflux, ist umstritten. Wahrscheinlich sind sie nicht ursächlich, verstärken aber das Krankheitsbild. Dafür spricht auch die Tatsache, dass Reflux auch ohne Hiatushernien auftritt und umgekehrt.
Die sekundären Formen des Reflux werden durch andere organische Erkrankungen verursacht, z.B. ein Cardiakarzinom, Pylorus- oder Duodenalstenose. Auch eine Kariomyotomie zur Behandlung der Achalasie hat einen Reflux zur Folge, daher sollte diese Art der Operation auch immer mit einer Maßnahme zur Verhinderung des Reflux kombiniert werden. Begünstigt wird das Auftreten von Reflux auch durch den erhöhten intraabdominellen Druck bei Übergewicht oder Schwangerschaft und nicht zuletzt auch durch die Essgewohnheiten. Alkohol, Schokolade und fettreiche Speisen beispielsweise fördern den Reflux.
Thoraxmagen
Die Maximalvariante einer paraösophagealen Hernie ist der Thoraxmagen. Dabei rutscht ein Teil oder der gesamte Magen durch den Zwerchfellbruch in den Thorax. Man spricht auch vom “upside-down-stomach”. Das Beschwerdebild der Patienten ist durch thorakale Enge, Druckgefühl, Dysphagie und Atemnot geprägt. Unbehandelt kann sich die Situation zu einem noch extremeren Befund ausweiten, dem Enterothorax, bei dem neben dem Magen auch andere abdominelle Organe wie z.B. das Kolon in den Brustkorb rutschen.
Pathopyhsiologie
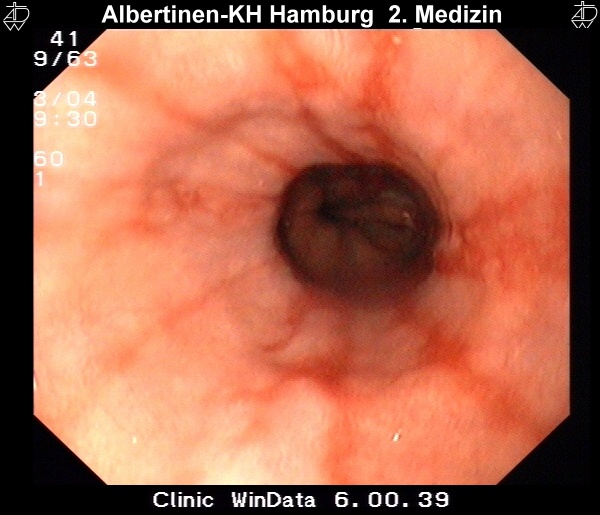
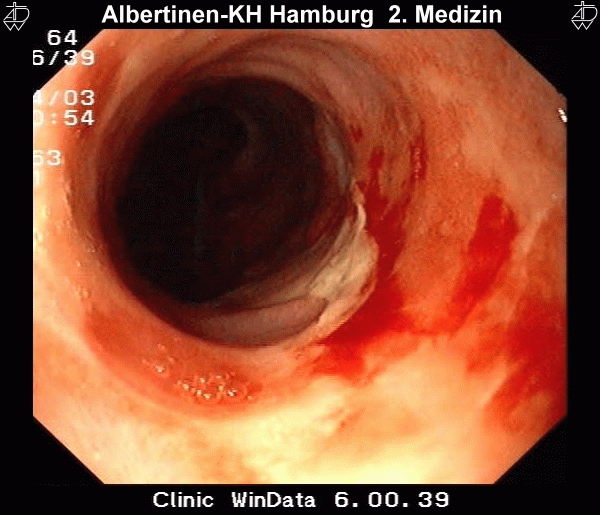
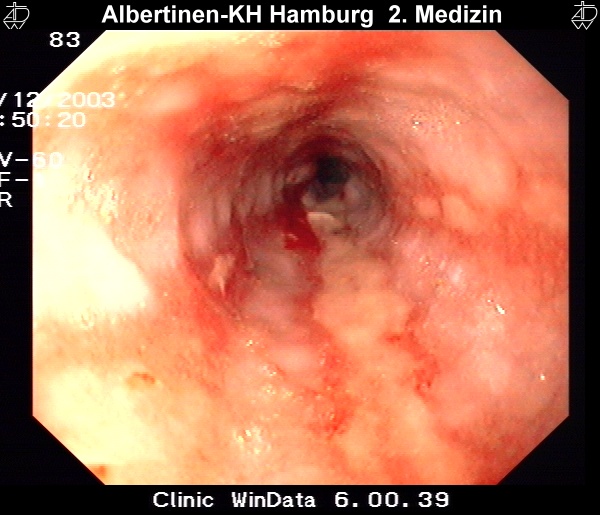
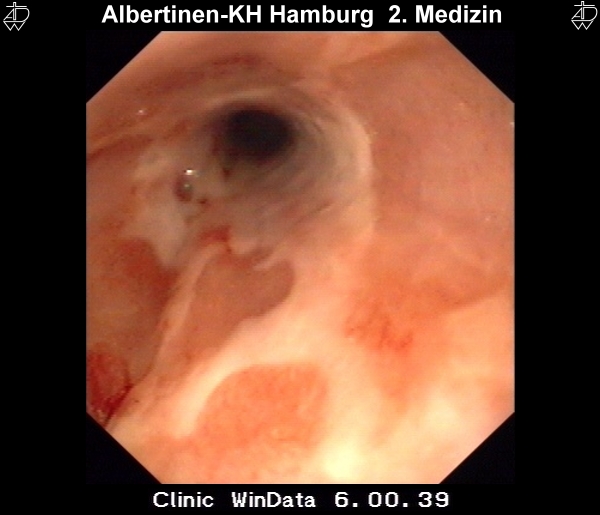
Besteht der Reflux über einen längeren Zeitraum, kann es zu Veränderung des Plattenepithels der Speiseröhre kommen. Die Refluxösophagitis ist die Folge eine fortdauerenden Reflux. Mikroskopisch ist sie durch Infiltration der Lamina propria durch Granulozyten gekennzeichnet, makroskopisch erkennt man Ulzerationen und Epitheldefekte. Nach Savary und Miller unterscheidet man endoskopisch vier Krankheitsstadien:
I – Eine oder mehrere nicht konfluierende Schleimhautläsionen mit Rötung und Exsudation
II – Konfluierende erosive und exsudative Läsionen, die noch nicht die gesamte Zirkumferenz des Ösophagus einnehmen
III – Die Läsion auf der gesamten Zirkumferenz des Ösophagus
IV – Ulcus oesophagei, Barrett-Ösophagus, Strikturen und andere chronische Schleimhautläsionen
Diese Endoskopiebilder wurden freundlicherweise vom Alberinenkrankenhaus in Hamburg zur Verfügung gestellt.Metaplastische Umwandlung
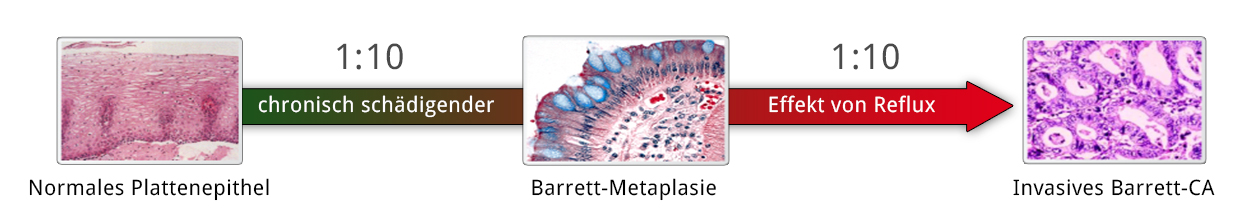
Bei der Abheilung dieser Epitheldefekte kann es vorkommen, dass das Plattenepithel des Ösophagus durch Zylinderepithel wie in der Magenschleimhaut ersetzt wird. Man spricht von Zylinderepithelnarben oder Zylinderzellersatz. Das ist die Grundlage für die Bildung eines Endobrachyösophagus, also einer histologischen Verkürzung des Ösophagus durch Überwucherung mit Zylinderepithel. Der Begriff Barrett-Ösophagus, der synonym verwendet wird, ist allerdings geläufiger. Man unterscheidet dabei weiter eine kurzsstreckige (3cm) Veränderung, die auch short-segment bzw. long-segment barrett genannt wird.
Symptomatik
Das klassische Symptom der Refluxerkrankung ist das Sodbrennen (engl. Heartburn). Dies tritt zunächst hauptsächlich nachts, im Liegen oder beim Bücken auf. Später kann es für die Patienten unangenehm bis quälend sein, auf dem Rücken zu liegen. Dysphagie kann ebenso auftreten wie Odynophagie, also Schmerzen beim Schlucken oder ein Globusgefühl.
Unspezifische epigastrische Schmerzen und ein Druckgefühl können ebenso Ausdruck der Refluxerkrankung sein. Durch zurückfließende Magensäure kann auch eine Laryngitis gastrica ausgelöst werden oder chronischer Hustenreiz bzw. Asthma. Dies alles sollte bei der Anamnese und den differentialdiagnostischen Überlegungen berücksichtigt werden.

Diagnostik
Endoskopie
Bei entsprechenden Beschwerden sollte zunächst eine Gastro-Duodenoskopie durchgeführt werden. Sie dient nicht nur zum Ausschluss anderer Ursachen von Sodbrennen und Dysphagie. Das Vorliegen einer Hiatushernie lässt sich ebenso feststellen, wie das Vorliegen von makroskopischen Veränderungen in der Speiseröhre. Fehlen diese makroskopischen Veränderungen, sollte bei entsprechendem Beschwerdebild immer eine histologische Klärung mittels multipler Biopsien angestrebt werden.
Langzeit-PH-Metrie
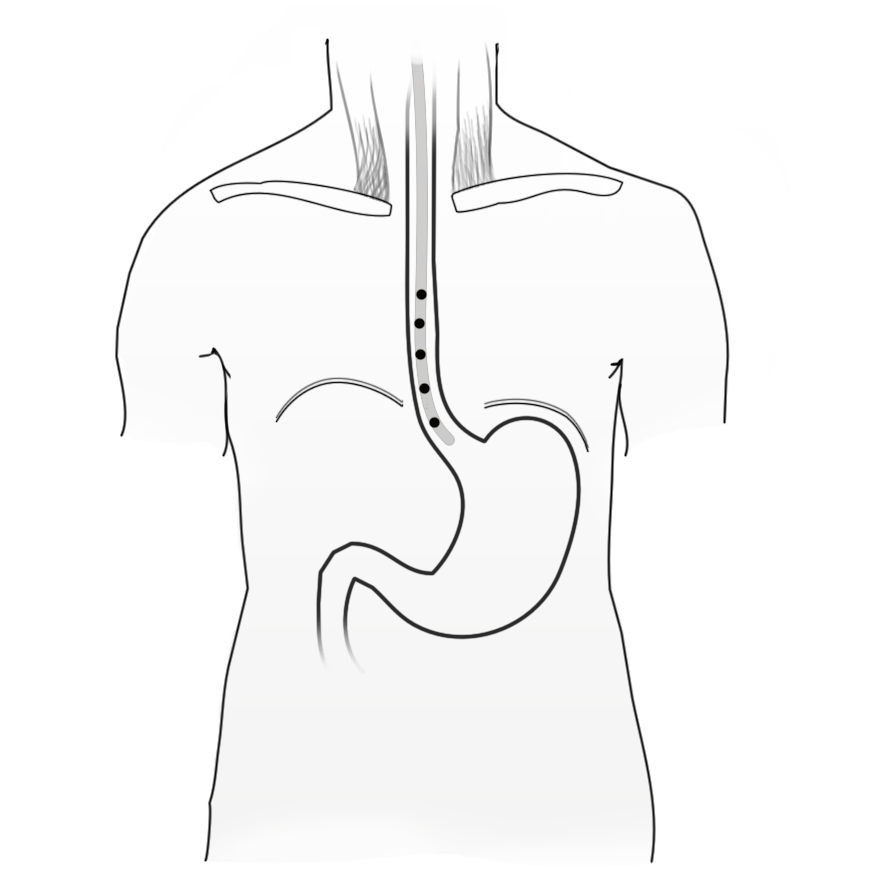
Das Messen eines PH-Tagesprofils über 24 h ermöglicht es, Aussagen über den Reflux in die Speiseröhre zu treffen, die über die einer Momentaufnahme hinausgehen. Nicht das Auftreten von Reflux ist pathologisch, sondern die Häufigkeit und Dauer der Refluxepisoden und die Zusammensetzung des Reflux. Nachts oder nach dem Essen kommt es bei jedem Menschen physiologischerweise zu Reflux. Technisch erfolgt die Messung über eine dünne nasogastrale Sonde, die an mehreren Stellen Messpunkte für die PH-Messung hat. Die Messergebnisse werden in einem tragbaren Gerät aufgezeichnet.
Der Patient hat zudem die Möglichkeit, besondere Phasen im Tagesablauf mit einem Tastendruck dem Gerät mitzuteilen, z.B. Mahlzeiten, Schlaf oder Phasen mit subjektiv besonders stark empfundenen Refluxbeschwerden. Das erleichtert die Auswertung der Ergebnisse. Die klassische PH-Metrie ist dabei auf die Messung des PH-Gehalts beschränkt, so dass nur saurer oder alkalischer Reflux gemessen werden kann. Um reinen Volumenreflux von Mageninhalt mit neutralem PH messen zu können, wird zunehmend auch die Impendanzmessung eingesetzt, mit der die elektrische Leitfähigkeit des Ösophagusmilieus gemessen wird. Diese ändert sich auch bei Reflux von nicht-saurem oder nicht-alkalischem Mageninhalt. Das Ergebnis der Säuremessung wird im De-Meester-Score zusammengefasst. Darin sind Dauer, Umfang und Qualität der Refluxepisoden und die Geschwindigkeit der Realkalisierung zusammengefasst. Ab einem bestimmten Schwellenwert spricht der Score für das Vorliegen einer Refluxerkrankung.
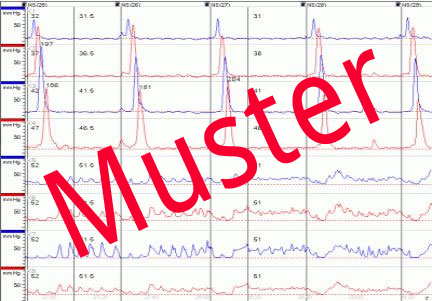
Manometrie
Zur Messung der Druckverhältnisse im Ösophagus und zur Bestimmung einer möglicherweise vorliegenden Kardiainsuffizienz dient die Ösophagusmanometrie. Dabei wird über eine dünne Sonde an verschiedenen Messpunkten der Druck im Ösophagus und im Magen gemessen. Der unwillkürlich ablaufende Schluckakt zeigt sich hier als fortlaufende Druckwelle, die zeitlich versetzt an den verschiedenen Messpunkten aufgezeichnet wird. Differentialdiagnostisch ausschließen lässt sich somit z.B. eine Ösophagusmotilitätsstörung wie die Achalasie. Hierbei würde es zu sog. simultanen Kontraktionen kommen, bei denen sich der Ösophagus auf ganzer Länge zeitgleich kontrahiert, was eine gerichtete Peristaltikwelle verhindert.
Kontrastmittelschluck
In unklaren Fällen oder zur weiteren differentialdiagnostischen Abklärung von Motilitätsstörungen kann eine Breischluckuntersuchung durchgeführt werden.
Thoraxmagen
Hier sehen Sie einen Thoraxmagen in der Durchleuchtung. Deutlich zu sehen ist die Magenblase, die über dem Zwerchfell im Thorax zu Liegen kommt. Die Patienten berichtet über ein retrosternales Druckgefühl, Dysphagie, Regurgitationen und zunehmende Atemnot. Unbehandelt kann sich der Befund zum sog. Enterothorax ausweiten. Dabei rutschen weitere Anteile des Intestinums in den Thorax.
Therapie
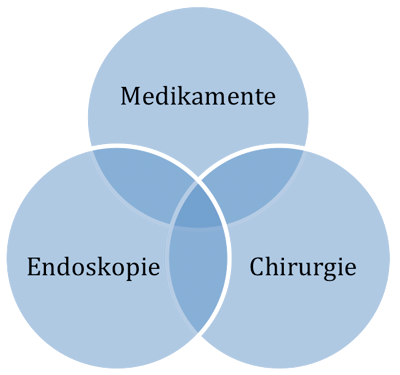
Im Prinzip stehen heute 3 Therapieverfahren zur Auswahl: medikamentöse konservative Therapie, endoskopische Verfahren und operative Therapie
Medikamente
Mit den Protonenpumpeninhibitoren stehen heute wirkungsvolle Medikamente zur Unterdrückung der Magensäureproduktion zur Verfügung. Die Therapie sollte immer bis zur vollständigen Abheilung von Läsionen fortgeführt werden. Da die GERD aber eine chronische Erkrankung ist, ist oft eine medikamentöse Dauertherapie notwendig, was nicht zuletzt eine Kostenfrage ist.
Allgemeine Empfehlungen betreffen Gewichtsreduktion, Vermeidung auslösender Noxen wie Alkohol, Nikotin oder Koffein sowie eine erhöhte Position des Oberkörpers beim Schlafen.
Endoskopische Verfahren
Auf dem Markt haben sich eine Vielzahl an endoskopischen Therapieansätzen gebildet, bei denen versucht wird, den gastroösophagealen Übergang zur stärken. Teilweise wird dabei das Prinzip der Antirefluxoperationen nachgeahmt. Insgesamt sind die Ergebnisse aber enttäuschend und einige der Methoden bereits wieder verschwunden. Darüber hinaus sind auch diese Methoden nicht völlig komplikations- und nebenwirkungsfrei. Das Hauptargument für ein endoskopisches Verfahren – die niedrigere Morbidität – lässt sich somit insbesondere vor dem Hintergrund der insgesamt niedrigen Morbiditäts- und Letalitätsraten nicht halten.
Chirurgische Therapie
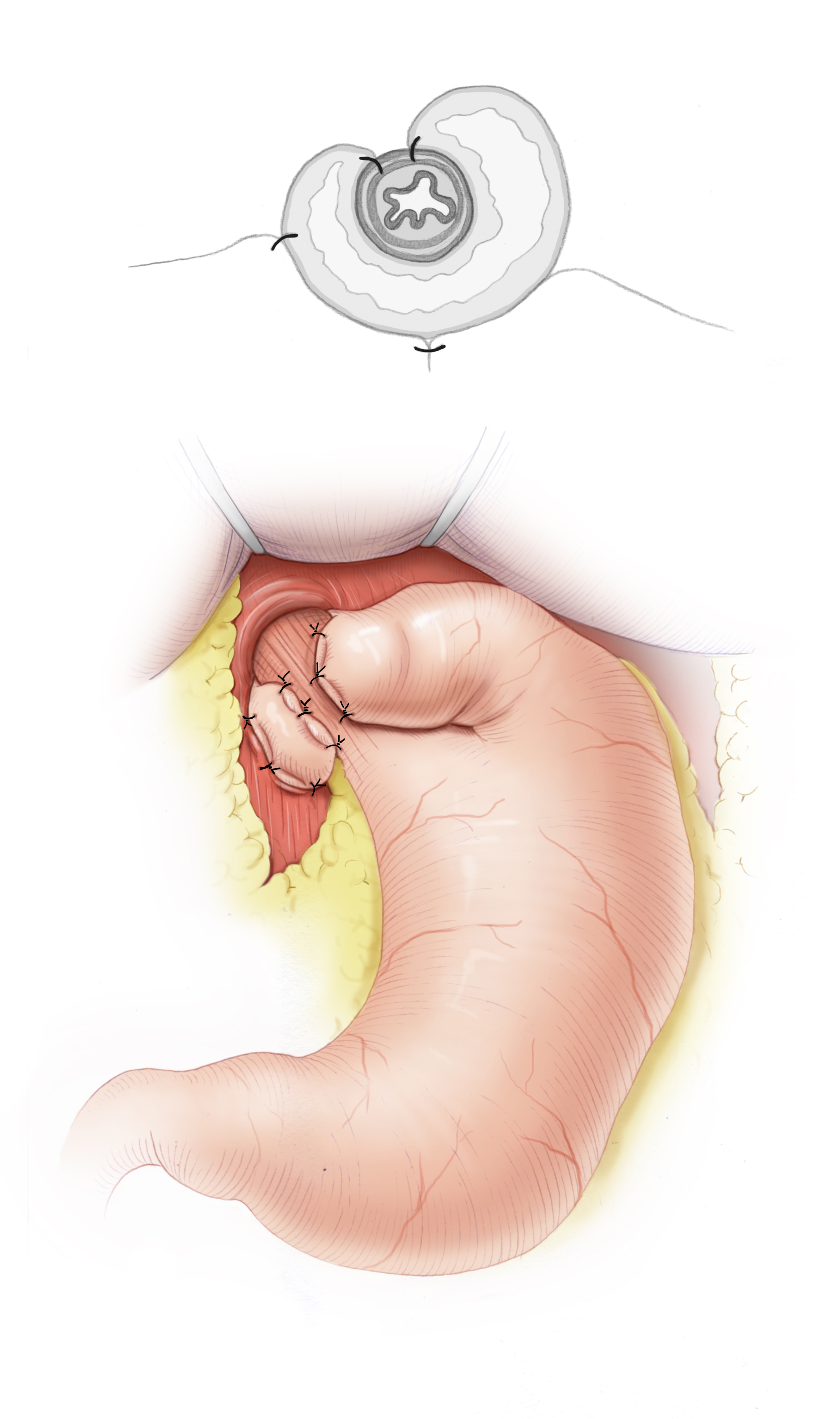
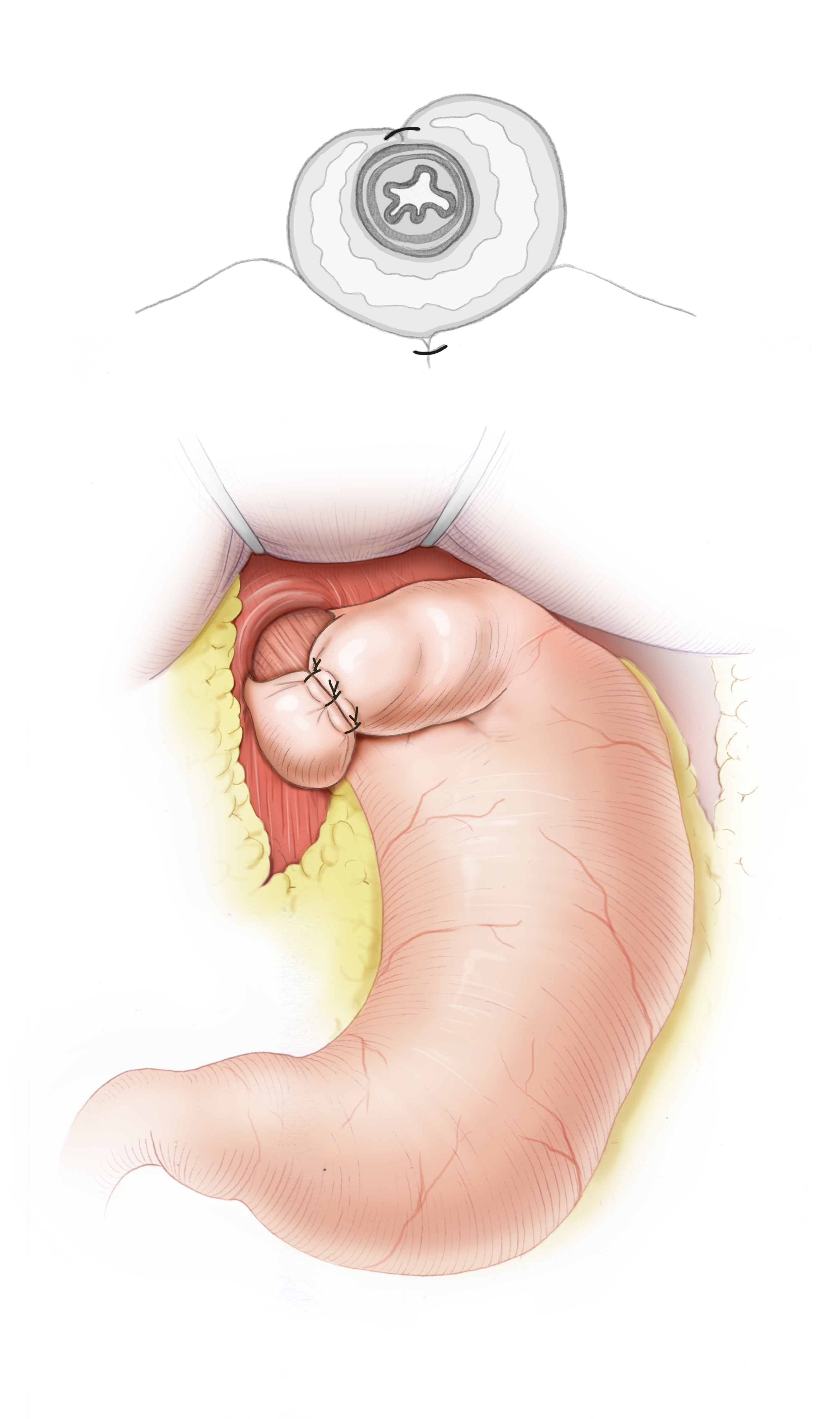
Bei der chirurgischen Therapie der Refluxerkrankung wird versucht, eine Refluxbarriere am gastroösphagelen Übergang zu schaffen bzw. diesen zu rekonstruieren. Dazu dient die Fundoplicatiooperation, bei der der Magenfundus hinter der Speiseröhre als Manschette durchgeführt wird und somit als Barriere gegen den Reflux dient. Eine große Vielzahl an unterschiedlichen Techniken hat sich gebildet, die geläufigsten sind die 360°-Fundoplicatio nach Nissen-Rosetti und die 270°-Fundoplicatio nach Toupet. Zusätzlich wird der Hiatus ösopagei eingeengt, also eine Hiatoplastik durchgeführt und die Manschette durch eine Fundophrenicopexie gegen Verrutschen gesichert. Die Ergebnisse der chirurgischen Therapie sind exzellent, sie ist die wirksamste Methode zur Therapie der Refluxerkrankung und besser geeignet als die medikamentöse Dauertherapie oder endoskopische Verfahren. Das laparoskopische Vorgehen ist heute Standard und bietet eine sehr niedrige Morbidität und Letalität. 3 Die Wahl der Fundoplicatio spielt dabei keine Rolle, da jedoch bei der Toupet-Fundoplicatio geringere Raten von postoperativer Dysphagie beschrieben sind, wird dieses Verfahren heute als Standard angesehen.4
Indikation
Man sollte also meinen, dass allen Patienten mit einer Refluxerkrankung primär die chirurgische Therapie empfohlen wird. In der Realität ist es leider eher so, dass diejenigen Patienten zum Chirurgen geschickt werden, bei denen die medikamentöse Therapie nicht oder nur unzureichend wirkt.
Dies ist aber auch ein negativer Prädiktor für ein schlechteres postoperatives Ergebnis. Gerade die Patienten, die gut auf PPI ansprechen, profitieren auch von einer Operation. Man kann sagen, dass in Deutschland Patienten operiert werden, bei denen die medikamentöse Therapie versagt hat, nicht vertragen oder abgelehnt wird.
Auf die Enstehung einer Adenokarzinoms aus einer Barrett-Metaplasie hat eine Refluxoperation keinen Einfluss. Vielleicht ließe sich aber die Entwicklung der Präkanzerose Barrett-Metaplasie wirkungsvoll verhindern, wenn die Indikation zur Operation früher gestellt würde.
Literatur
- Symptomatic gastroesophageal reflux as a risk factor for esophageal adenocarcinoma.N Engl J Med. 1999 Mar 18;340(11):825-31.Lagergren J, Bergström R, Lindgren A, Nyrén O.
- The risk of esophageal adenocarcinoma after antireflux surgery.Gastroenterology. 2010 Apr;138(4):1297-301. doi: 10.1053/j.gastro.2010.01.004. Epub 2010 Jan 18.Lagergren J, Ye W, Lagergren P, Lu Y.
- Complications and results of primary minimally invasive antireflux procedures: a review of 10,735 reported cases.J Am Coll Surg. 2001 Oct;193(4):428-39.Carlson MA1, Frantzides CT.
- Technic of esophago-gastroplasty with phrenogastropexy used in radical treatment of hiatal hernias as a supplement to Heller's operation in cardiospasms.Mem Acad Chir (Paris). 1963 Mar 20-27;89:384-9.TOUPET A.


 Wunde, Wundheilung
Wunde, Wundheilung Infektion
Infektion Akutes Abdomen
Akutes Abdomen Abdominaltrauma
Abdominaltrauma Ileus
Ileus Hernien
Hernien Struma benigna
Struma benigna Schilddrüsen-CA
Schilddrüsen-CA Nebenschilddrüsen
Nebenschilddrüsen Hypderthyreose
Hypderthyreose Nebenniere
Nebenniere Achalasie
Achalasie Ösophagus-CA
Ösophagus-CA Ösophagusdivertikel
Ösophagusdivertikel Ösophagusperforation
Ösophagusperforation Verätzung
Verätzung Magen-CA
Magen-CA Ulkuskrankheit
Ulkuskrankheit GERD
GERD Adipositas
Adipositas CED
CED Divertikulitis
Divertikulitis Kolon-CA
Kolon-CA Proktologie
Proktologie Rektum-CA
Rektum-CA Aantomie
Aantomie Ikterus
Ikterus Cholezystolithiais
Cholezystolithiais Benigne Leberläsionen
Benigne Leberläsionen Maligne Leberläsionen
Maligne Leberläsionen Pankreatitis
Pankreatitis Pankreaskarzinom
Pankreaskarzinom